Forskningen räddade Norton
Norton Blad, 13 år, har överlevt sin leukemi – men med biverkningar. Forskarna arbetar för att framtida barn ska få mindre besvär av sin behandling. För att nå dit är de beroende av biobanker, register, nätverk och samarbeten – den infrastruktur som Barncancerfonden är med och stöttar.
Bättre behandlingsprotokoll, bättre cytostatika och ökat samarbete med övriga nordiska länder. Det är några av de framgångsfaktorer som gör både att fler barn överlever leukemi, och att färre barn behöver genomgå stamcellstransplantation (en behandling som först slår ut det sjuka barnets blodbildning och immunförsvar och sedan tillför nya celler från en donator).
Stamcellstransplantation kan vara ett alternativ när inga andra möjligheter kvarstår, men den är hård och barnen riskerar att drabbas av komplikationer. Norton Blad, 13 år, lever med problem efter sin stamcellstransplantation.
– Jag fick jätte-GVH. Jag vet inte om man kan förklara det mer än att det var jättejättejobbigt. GVH stör organen och trilskas. Jag har haft GVH i levern och magen, och då var det svårt att äta. Nu har jag GVH i huden och det blir svårt att andas när den spänner åt. Jag har GVH i lungorna. Jag orkar inte gå lika långt som alla andra. Men det börjar bli bättre, säger han.
GVH, eller Graft Versus Host-disease, är reaktioner som uppstår när donatorns immunceller attackerar mottagarens friska celler i till exempel hud eller mag- och tarmkanal. Reaktionen är en viktig del i behandlingen mot leukemi, men den kan bli mycket besvärlig, i vissa fall livshotande.
Ännu är inte tekniken för stamcellstransplantationer så utvecklad att det går att styra de nya immuncellerna att bara attackera cancern, men forskning pågår.
– Vi vill dressera det nya immunförsvaret genom att förändra celler så att de mördar cancercellerna. Våra patienter är inte betjänta av en attack mot till exempel tarmen, det är inte där de har sjukdomen. Jag vill skruva på behandlingen och ge barnen en möjlighet till en mer sofistikerad variant i framtiden, säger Jonas Mattsson, professor i cellterapi vid Karolinska institutet och en av de läkare som behandlat Norton Blad på Karolinska universitetssjukhuset i Huddinge.
Norton fick diagnosen leukemi 2013. Efter sex veckors behandling med cytostatika mättes cancercellerna i benmärgen. Det visade sig att antalet cancerceller ökat. Familjen fick veta att nästa steg var en stamcellstransplantation.
– Vi var rädda hela tiden för att mista honom. Jag tänkte mycket på hur framtiden skulle bli. Och det blev ännu fler känslor när vi fick veta att vi skulle flyttas till Stockholm, säger Jenny Blad, Nortons mamma.

Nortons leukemi behandlas på barncanceravdelningen i Linköping. Stamcellstransplantationer av cancersjuka barn utförs endast i Lund, Göteborg, Stockholm och Uppsala. Karolinska universitetssjukhuset har en väntelista för transplantation som inkluderar patienter från Östergötland, landstingen i Norrland, Island och i vissa fall Norge. På listan samsas barn och vuxna.
– Många gånger går barn före vuxna med långsammare cancersjukdomar och barn med elaka sjukdomar går före barn med godartade blodsjukdomar, men man får väga det mot platserna som finns och hur bråttom det är, säger Mikael Sundin, barnläkare och sektionschef vid barnhematologen, Astrid Lindgrens barnsjukhus i Huddinge.
Han är en av läkarna som sköter för- och efterbehandlingen av de stamcellstransplanterade barnen. Mikael Sundin och hans kolleger deltar varje vecka i ett möte med resten av transplantationsgruppen, läkare från CAST (Centrum för Allogen Stamcellstransplantation), vuxenhematologen och representanter från laboratorierna för vävnadstypning och stamcellshantering. De går igenom transplantationslistan och planerar behandlingen för de barn som fått remiss för stamcellstransplantation från den egna kliniken eller de barnonkologiska klinikerna i Stockholm eller Linköping.
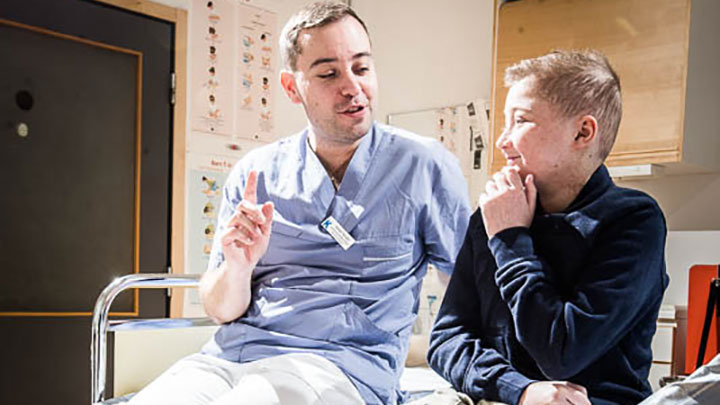
Så fort ett barn står på listan påbörjas jakten på en donator. I första hand väljer läkarna ett syskon med samma vävnadstyp (HLA). Ju mer likt HLA, desto mindre risk för GVH- och avstötningsproblem.
– Vi hade en sådan himla tur att Aprilia, Nortons syster, passade som donator. Det var det första positiva som hände under Nortons sjukdomstid. Hon var bara sex år och hon kanske inte kunde föreställa sig vad det innebar och vi visste det knappt heller, säger Jenny Blad.
När det saknas syskon som donatorer finns till exempel det svenska Tobias Registret och Navelsträngsblodbanken. Båda ingår i det internationella registret Bone Marrow Doners World Wide som omfattar 25 miljoner givare över hela världen.
Det finns också ny teknik som gör att föräldrar kan bli givare, så kallade haplo-donatorer (till hälften lik patienten).
– Det är en möjlighet när man inte har syskon och inte hittar en lämplig obesläktad givare. I princip kan vi i de flesta fall erbjuda de barn som behöver en transplantation en donator, säger Jonas Mattsson.
Barncancerfonden har stöttat Navelsträngsblodbanken under de senaste tio åren, och även om navelsträngsblod används mer sällan är det ett behandlingsalternativ för barn som ska stamcellstransplanteras. Med navelsträngsblod är det inte lika känsligt med vävnadslikhet, samtidigt som den infektionskänsliga perioden efter behandlingen oftast blir längre.
– Det är en jättefarlig fas som kräver stor erfarenhet, men den är mer välkontrollerad och mer balanserad än för bara tio år sedan. Vi har bättre antibiotika, bättre och mer individanpassad förbehandling och minimi- och maximikrav för hur mycket celler vi ska ge. Förloppet är mildare, säger Jonas Mattsson.
Den stora risken med stamcellstransplantationer vid cancer är fortfarande att patienten riskerar återfall. Samtidigt dör allt färre barn som följd av själva stamcellstransplantationen, av infektioner eller GVH.
– I dag går det inte fatta att det är samma verksamhet som när jag började för tjugo år sedan. Då blev patienterna så himla sjuka av behandlingen och GVH-fallen var mycket svårare. Det är fortfarande ingen lätt behandling, men den är hoppfull. Det ser vi på våra resultat, säger Jonas Mattsson.
Registrering är ett av de viktigaste verktyg forskare har för att följa och utvärdera behandlingar och komplikationer. Det krävs en viss mängd data för att kunna dra korrekta och vetenskapligt underbyggda slutsatser. Och barncancerfallen är få. Därför samarbetar forskarna också med andra kliniker, främst i Norden och Europa men också i andra delar av världen.
Familjen Blad blev tvungen att dela på sig medan Norton behandlades i Stockholm. Pappa Andreas och Aprilia stannade i Mjölby i veckorna, Norton och Jenny flyttade in på Karolinska universitetssjukhuset i Huddinge.
– Aprilia var så ledsen varje gång vi skulle skiljas på söndagskvällen att det hördes över hela sjukhuset. Norton påverkades också av att vi var tvungna att skiljas. Jag var hemma en gång på tre månader. Vi levde vårt liv däruppe, säger Jenny.
Under en vecka till tio dagar behandlas barnet inför stamcellstransplantationen. Norton strålades och fick cytostatika.
– Vi tar bort immunförsvaret och förhoppningsvis så många leukemiceller som möjligt, säger Mikael Sundin.
Sista cytostatikabehandlingen innan benmärgstransplantationen slog ut Norton. Han fick öppna sår i munnen och hela vägen ner i magen och tarmarna. Biverkningar gjorde att det blev fyra strålomgångar veckan innan transplantationen i stället för de fem planerade. Samtidigt som Aprilia skulle skrivas in för att läkarna skulle skörda hennes benmärg drabbades Norton av epileptiska anfall. Läkarna var oroliga för att de berodde på en skada på hjärnan.
– Norton bara skakade och de skickade iväg honom på röntgen. Det var ingen hjärnskada, men det var svårt att försöka hålla modet uppe och ta hand om båda barnen på olika avdelningar, säger Jenny.
Även om fasen efter transplantationen är farlig, är själva transplantationen av cellerna enkel. Läkarna gav Norton Aprilias stamceller som en vanlig blodtransfusion.
– Cellerna sprutas in i den centrala venkatetern (slang på bröstet in till de stora venerna) och svischar runt med cirkulationen ett par varv. Sen fattar de vart de ska och när de bott in sig och mår bra börjar de producera blod, säger Mikael Sundin.
Det är då patienterna kommer tillbaka till honom på Barnhematologen. De brukar ligga på sjukhus i fyra till fem veckor och sedan övergå till dagvård.
Läkarna håller koll på blodvärden, njur- och levervärden samt blodsalter och nivåer av den immundämpande medicinen som ska förhindra allvarlig GVH, de bevakar också virus som kan ge allvarliga infektioner. Patienterna följs upp tills de är 18 år gamla då de förs över till vuxenvården.
– Det är ganska mycket att fixa med men så småningom räcker det med kontroller en gång i veckan, sedan varannan vecka, en gång i månaden, en gång i halvåret och till sist årskontroller, säger Mikael Sundin.
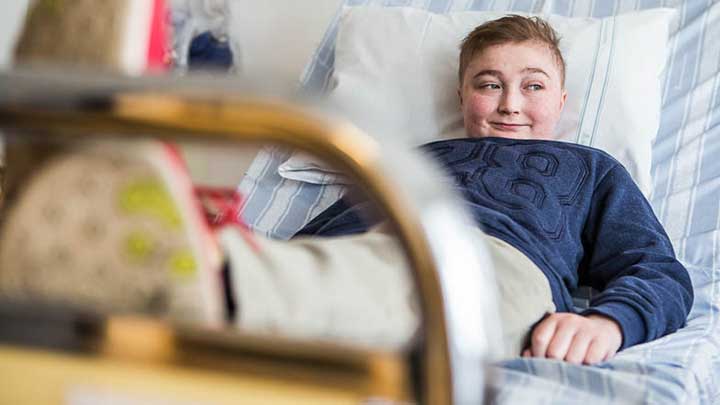
Själv kommer Norton inte ihåg de två veckor som följde efter transplantationsdagen.
– Jag var i stort sett medvetslös. Sen piggnade jag till lite men då fick jag vattkoppor, säger Norton.
– Jag tror att det tog en månad att få Norton att prata ordentligt och vi kunde se att han log, säger Jenny Blad.
Ett år efter stamcellstransplantationen fick Norton diagnosen kronisk GVH.
– Han kunde bara gå på tå och inte gå upprätt. Huden var så stram att han inte kunde resa upp sin överkropp. Han hade ont i huden och han hade stora problem att röra sig över huvud taget. De satte in mer kortison och kroppen svullnade upp. Huden var som en pansarsköld runt bröstkorgen. Det var jättetufft förra våren, säger Jenny Blad.
Norton behandlades med fotofores, en ljusbehandling av de vita blodkropparna. Det blev bättre, men det tog tid.
– Han hade en sådan klåda att det enda vi gjorde under 2–3 månaders tid var att klia honom. Det var helt hysteriskt. Han sov inte om nätterna, det enda han funderade på var vem som skulle klia honom. Mikael Sundin hittade en ny medicin som visat god effekt på vuxna. När behandlingen påbörjades i januari 2016 orkade Norton gå i två minuter på löpband. Lungorna orkade inte riktigt med när han gick från toaletten till köket.
Efter ett par veckor med behandlingen har livet vänt.
– Det var sådan otrolig skillnad att det var helt galet. Att se förändringen på kort tid… Nu har han släppt rullstolen i stort sett helt. Han avbeställer sin skoltaxi på eftermiddagen och går hem. Gud, vad vi ser att det är viktigt att forska och hitta nya läkemedel. Det är ett helt annat barn vi har idag, säger Jenny Blad.
Idag promenerar Norton en halvtimme på löpbandet. Samtidigt är en ny generation behandlingar på väg, behandlingar med genmanipulerade T-celler som attackerar leukemin.
– Det finns ju fördelar om vi kan ge lägre doser med cytostatika – det är ju en sak att barnen överlever, men man måste fråga sig till vad? Det finns en ökad risk för andra tumörformer och många andra problem på lång sikt, säger Jonas Mattsson.
Mördarceller är hans forskningsområde och han står inför att behandla patienter med manipulerade T-celler, en form av vita blodkroppar. T-cellerna är programmerade att känna igen och attackera leukemicellerna och på så sätt slå ut sjukdomen.
I första hand kommer behandlingen att ges till barn som är för sjuka i sin leukemi för att kunna genomgå stamcellstransplantation. Men på sikt kanske mördarcellerna bli ett alternativ till de mest intensiva cytostatikakurerna, eller i varje fall en väg mot minskade doser.
– Behandlingen är jäkligt tuff men lämnar inte samma spår som cytostatika gör. Jag tror att många barn skulle välja att genomgå en månads storm och gå friska därifrån, snarare än att leva med effekterna av intensiv cytostatikabehandling resten av sina liv, eller GVH efter stamcellstransplantation, säger Jonas Mattsson.

Hemma i Mjölby går Norton i skolan och hänger med kompisar. Han har tagit igen det året han missade i femman. Helst spelar han Black Ops 3.
– Jag skulle lika gärna kunna vara frisk när jag spelar eftersom jag inte behöver använda kroppen fysiskt.
